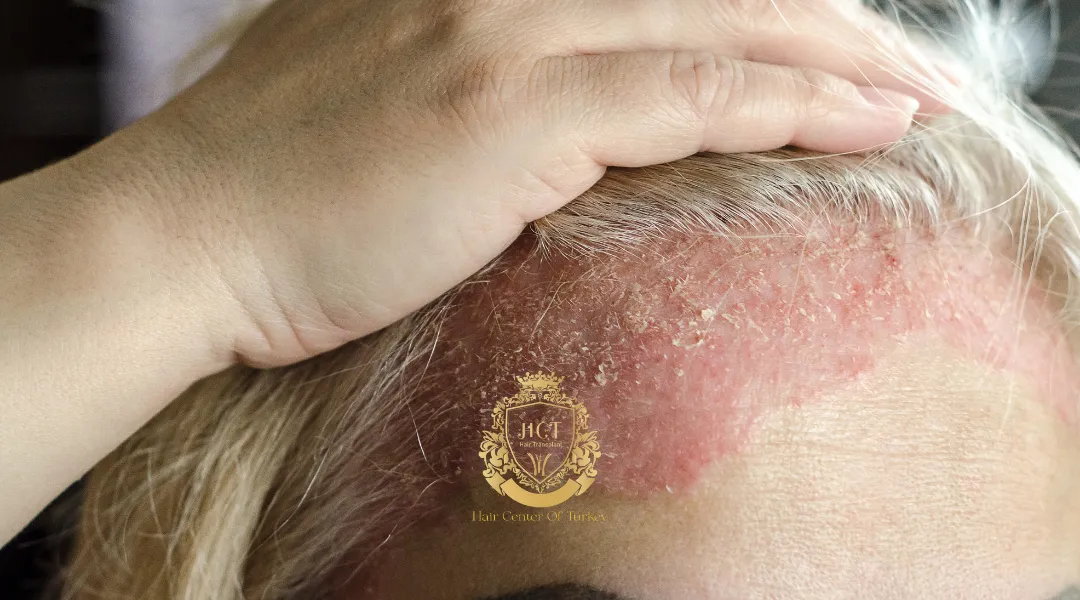
Greffe de cheveux pour les personnes atteintes de maladies du cuir chevelu
La greffe de cheveux peut être possible pour certaines personnes atteintes de maladies du cuir chevelu, mais le moment est essentiel. Une inflammation active, des lésions ouvertes ou des infections non traitées peuvent réduire la survie des greffons et augmenter le risque de poussées. Un plan dirigé par un dermatologue permettant d’abord de contrôler la maladie est la façon la plus sûre de déterminer si et quand une intervention chirurgicale est indiquée.
Table des Matières
Quand la perte de cheveux est liée à une maladie cutanée
De nombreuses affections du cuir chevelu peuvent irriter la peau, perturber le cycle capillaire ou endommager les follicules avec le temps. Certaines provoquent une chute temporaire due à l’inflammation ou au grattage, tandis que d’autres peuvent entraîner une perte permanente si des cicatrices se forment. Avant de planifier une greffe, la première étape est de confirmer le type de perte de cheveux et si le cuir chevelu est stable.
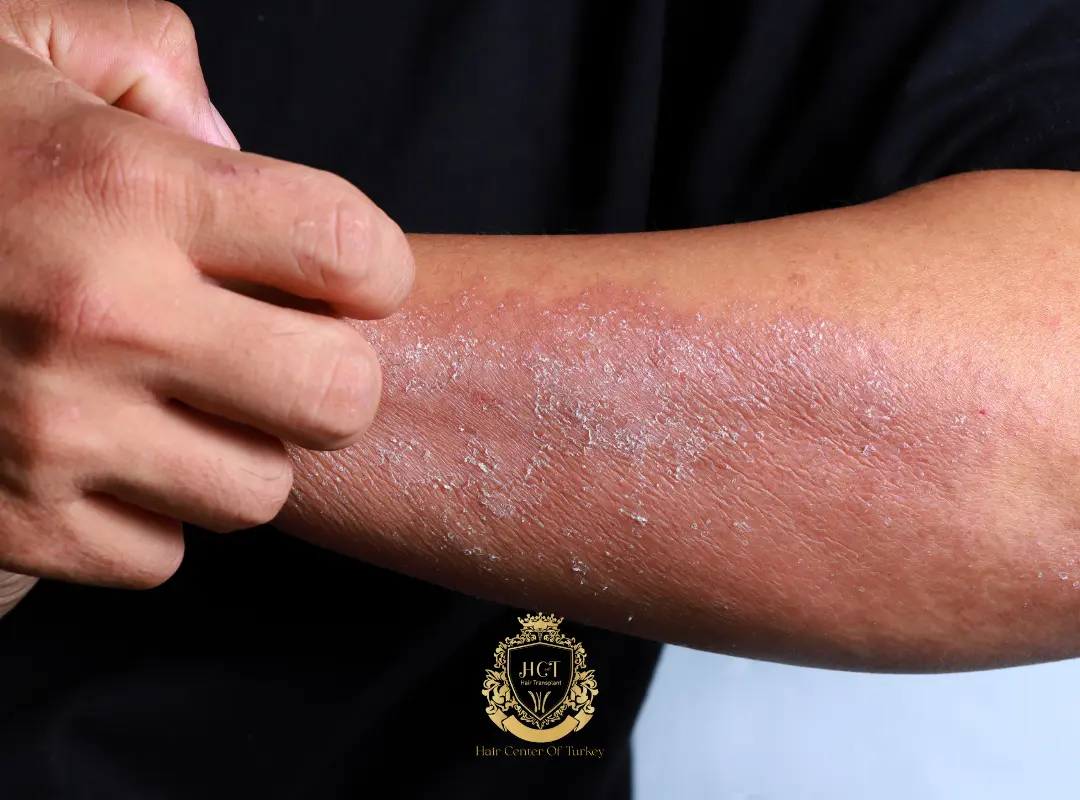
Peut-on faire une greffe de cheveux en cas d’affection du cuir chevelu ?
Dans de nombreux cas, oui — mais uniquement lorsque la maladie est bien contrôlée et que le cuir chevelu est calme. Greffer sur une peau enflammée, infectée ou présentant des plaques ou érosions actives peut compromettre la cicatrisation et la survie des greffons. En cas d’alopécie cicatricielle, la chirurgie peut être contre-indiquée, sauf si la maladie est inactive depuis longtemps et avec l’avis favorable du dermatologue.
Points de contrôle essentiels avant une intervention
Accord du dermatologue
Un dermatologue doit confirmer le diagnostic et maîtriser la maladie avec un plan de traitement adapté. Si le diagnostic est incertain, une dermoscopie et parfois une biopsie du cuir chevelu peuvent être nécessaires, en particulier en cas de suspicion d’alopécie cicatricielle.
Absence d’infection active ou de lésions ouvertes
Les infections bactériennes, les pustules, les zones suintantes ou les infections fongiques non traitées doivent d’abord être soignées. La chirurgie est généralement reportée jusqu’à la guérison de la surface du cuir chevelu et la disparition de toute affection contagieuse.
Stabilité des zones receveuse et donneuse
Les zones à greffer et donneuses (généralement l’arrière et les côtés du cuir chevelu) doivent être exemptes de maladie active. Si l’une ou l’autre est touchée, le prélèvement ou la pose de greffons peut être plus difficile et aggraver les symptômes.
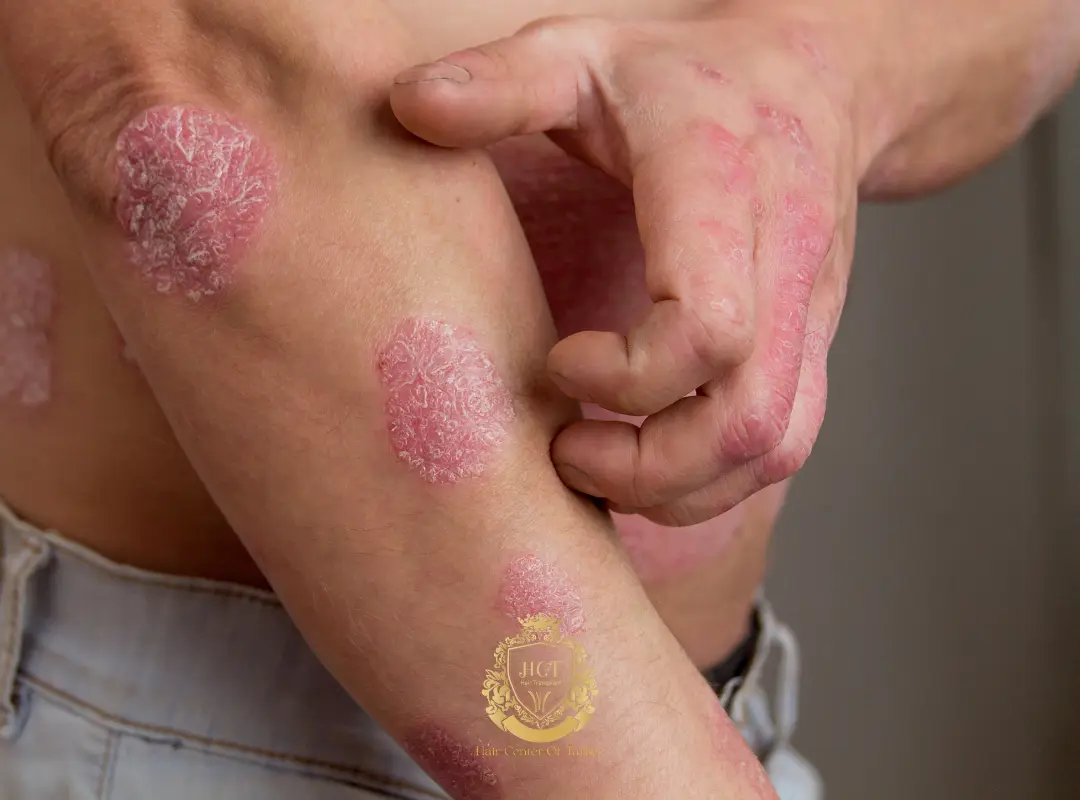
Psoriasis
Le psoriasis du cuir chevelu est une maladie immunitaire pouvant s’aggraver avec les irritations ou traumatismes. De nombreux patients restent éligibles lorsque les plaques et démangeaisons sont contrôlées, sans fissures ouvertes ni lésions hémorragiques. Planifier l’intervention pendant une phase stable et coordonner les soins post-opératoires avec le dermatologue permet de limiter les risques.
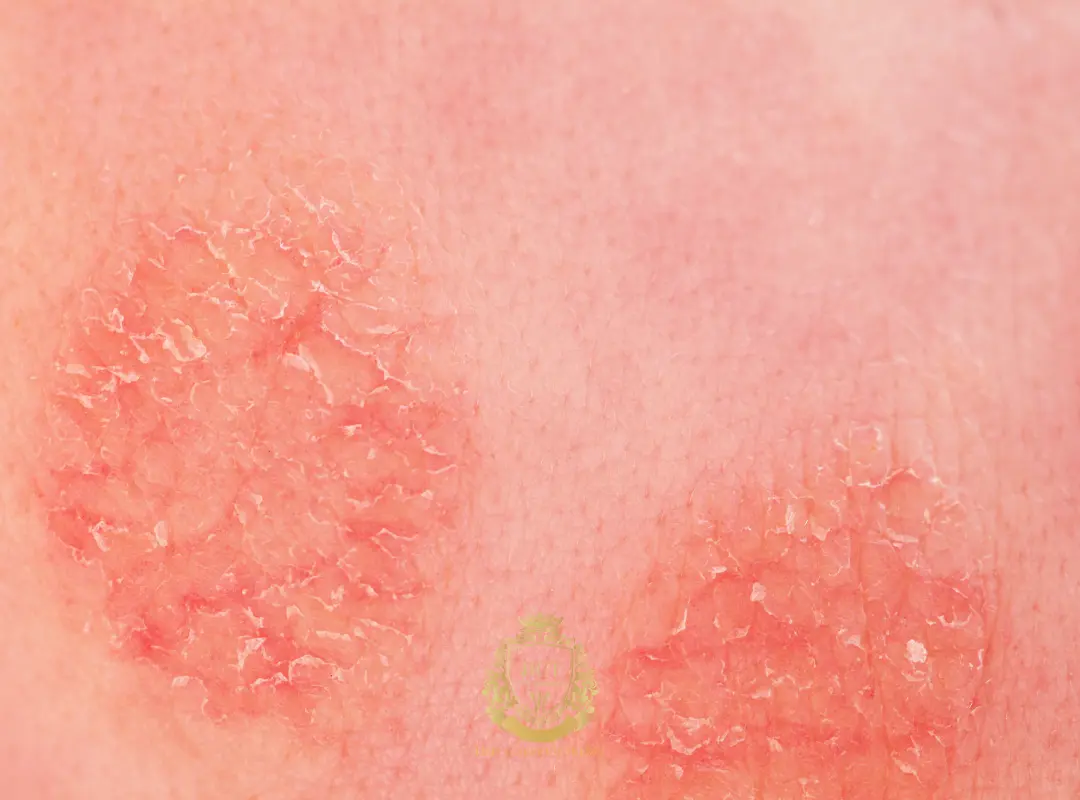
Dermatite séborrhéique
La dermatite séborrhéique provoque souvent des squames grasses et des démangeaisons. Elle ne cause généralement pas de perte permanente de cheveux, mais le grattage et l’inflammation peuvent accentuer la chute. La greffe est habituellement planifiée après le contrôle des symptômes avec une routine de soins du cuir chevelu régulière.

Tinea Capitis (Teigne du cuir chevelu)
La teigne du cuir chevelu est une infection fongique contagieuse plus fréquente chez les enfants. Elle peut provoquer des plaques squameuses, des cheveux cassés et parfois des zones douloureuses enflées (kérions) susceptibles de cicatriser. La greffe n’est pas pratiquée pendant l’infection ; un traitement doit être complété, puis le cuir chevelu réévalué.
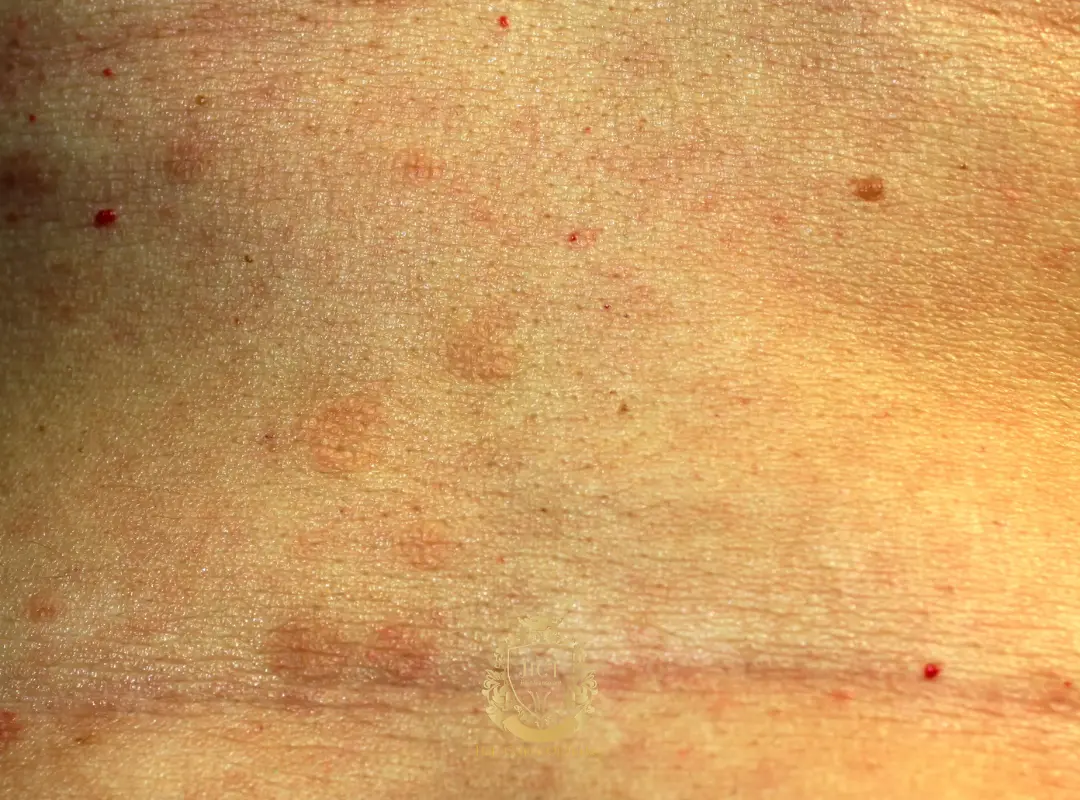
Lichen planopilaire et autres alopécies cicatricielles
Le lichen planopilaire est une alopécie cicatricielle inflammatoire détruisant définitivement les follicules lorsqu’elle est active. En général, une maladie active constitue une contre-indication à la greffe. Dans certains cas sélectionnés, une greffe peut être envisagée après une longue période d’inactivité et avec des attentes réalistes, car une rechute reste possible.

Vitiligo
Le vitiligo entraîne une perte des cellules pigmentaires, provoquant des taches plus claires sur la peau et parfois sur les cheveux. Comme un traumatisme cutané peut déclencher de nouvelles lésions (phénomène de Koebner), toute intervention chirurgicale nécessite une évaluation minutieuse du rapport bénéfices/risques. Si le vitiligo est stable et que le dermatologue y consent, une greffe peut être envisagée avec prudence.
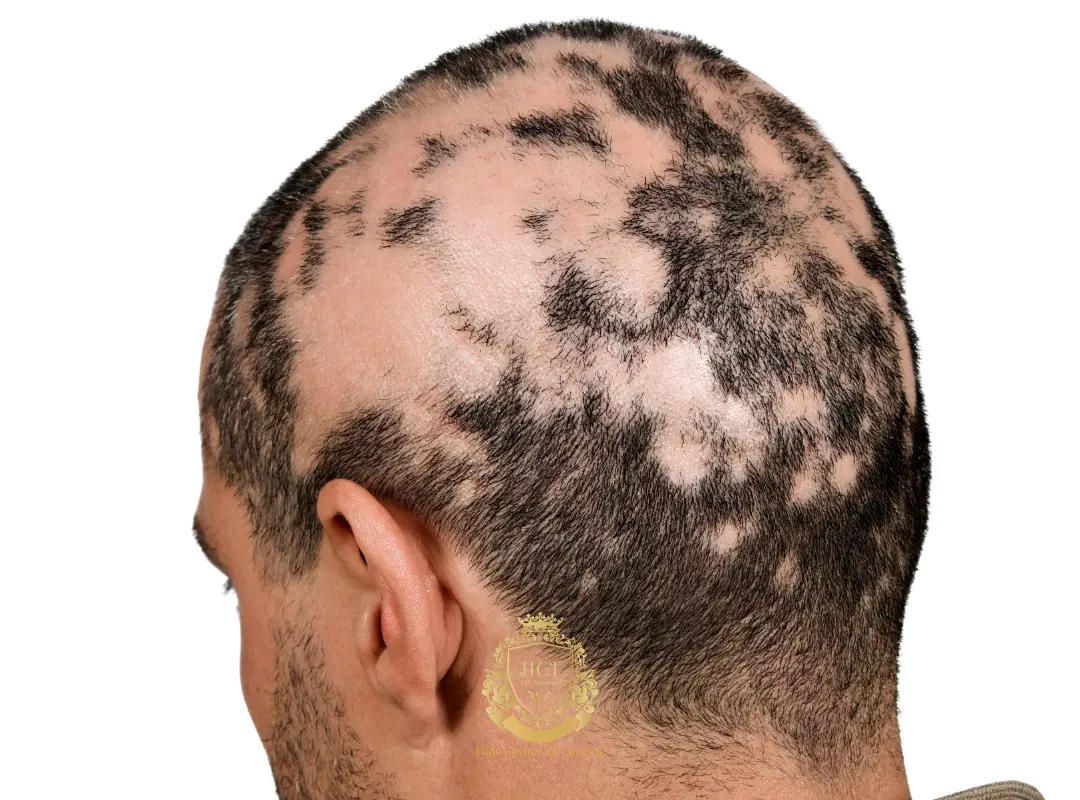
Alopécie areata
L’alopécie areata est une maladie auto-immune entraînant une perte soudaine et par plaques des cheveux. La chirurgie est souvent évitée car la maladie peut rechuter de manière imprévisible, ce qui affecte la satisfaction des résultats. Dans de rares cas très stables, un dermatologue peut envisager une greffe, mais les traitements médicaux sont généralement privilégiés.
Se préparer à une consultation
Apportez une liste de vos symptômes du cuir chevelu, des diagnostics antérieurs et des crèmes, shampoings ou médicaments que vous utilisez. Indiquez les déclencheurs de poussées comme le stress, les infections ou de nouveaux produits, ainsi que toute maladie auto-immune ou endocrinienne. Attendez-vous à ce que votre professionnel explique si votre perte est réversible ou permanente, et quels résultats sont réalistes selon l’état de votre cuir chevelu.
Notre approche au Hair Center of Turkey
Au Hair Center of Turkey, les candidats atteints de maladies du cuir chevelu sont évalués conjointement par un dermatologue, un anesthésiste et une équipe expérimentée de greffe capillaire. Si une affection est active, la priorité est de stabiliser le cuir chevelu et de ne planifier l’intervention que lorsqu’elle est médicalement appropriée. Pour une évaluation personnalisée, vous pouvez contacter notre clinique pour une consultation et un avis médical.
FAQ
Les dermatologues pratiquent-ils des greffes de cheveux ?
Oui, certains dermatologues formés en restauration capillaire pratiquent des greffes.
Qui n’est pas éligible à une greffe de cheveux ?
Les personnes avec maladie incontrôlée, cuir chevelu malade, attentes irréalistes ou donneuse insuffisante sont inéligibles.
Une greffe de cheveux peut-elle être faite sur une greffe cutanée ?
Oui, si la greffe cutanée est bien vascularisée; résultats moins prévisibles.
L’assurance couvre-t-elle la dermatologie pour la perte de cheveux ?
Parfois; l’évaluation peut être couverte, mais les traitements cosmétiques sont rarement couverts.
Avez-vous des points de suture avec une greffe de cheveux ?
Quel âge est trop tard pour une greffe de cheveux ?
Aucun âge précis; santé, zone donneuse et objectifs comptent le plus.
